Anwendung des COPM in der ergotherapeutischen Praxis
Inhaltsübersicht
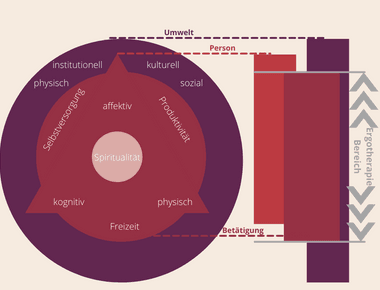
In den vorherigen beiden Artikeln habe ich dir das Prozessmodell CPPF und das Inhaltsmodell CMOP-E vorgestellt. In Teil drei dieser Artikel-Reihe werden wir uns nun mit dem Canadian Occupational Performance Measure (COPM) beschäftigen, also dem Assessment der kanadischen Modellreihe. Dazu werden wir uns die Durchführung genauer ansehen und ich werde dir einige Tipps zur Anwendung mit auf den Weg geben.
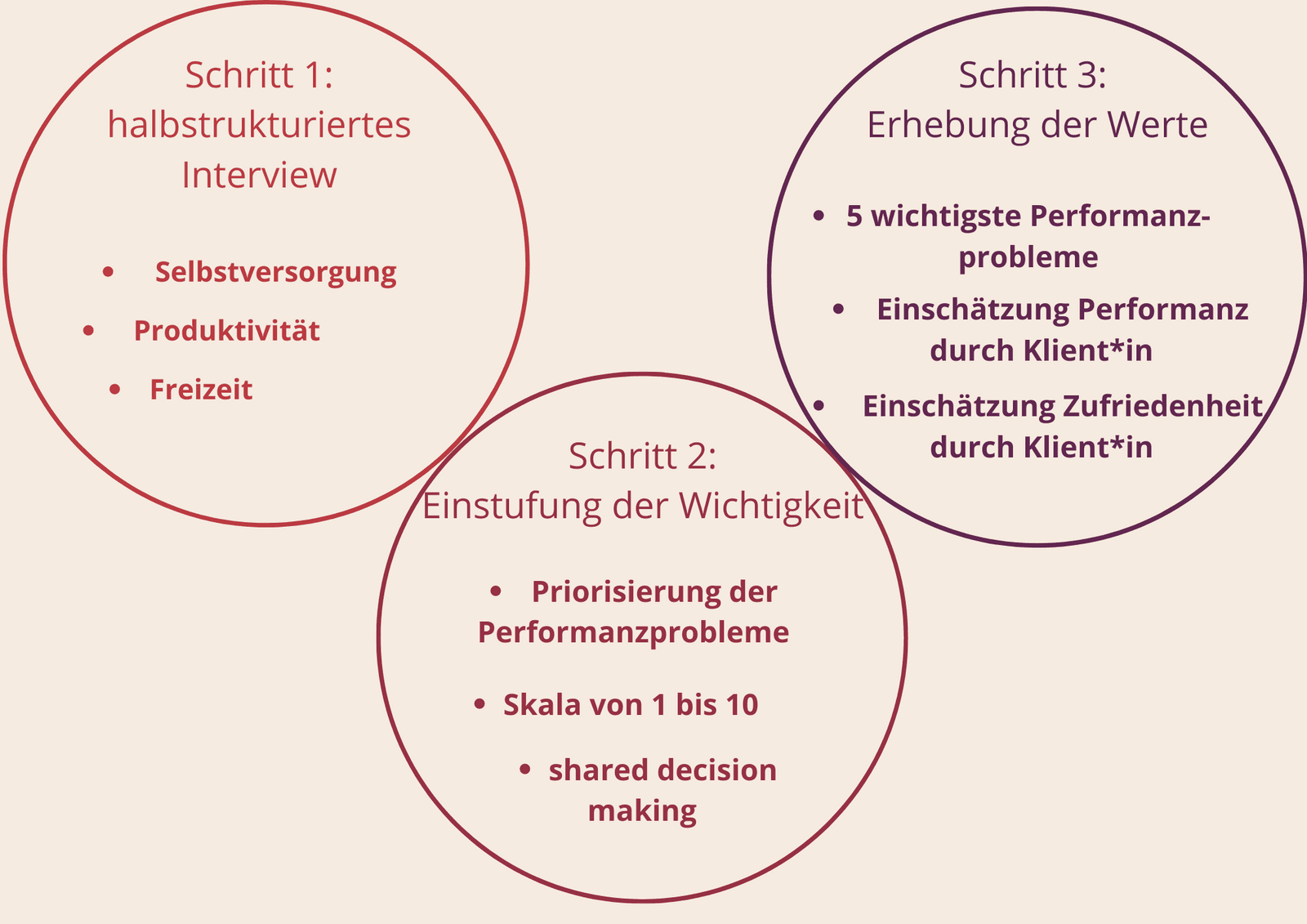
Schritt 1: Herausfinden von Problemen in der Betätigungsperformanz
Der erste Schritt des COPM ist das “Herausfinden von Problemen in der Betätigungsperformanz”, dies geschieht mittels eines halb-strukturierten Interviews. Ein halb-strukturiertes Interview bedeutet, man hat grobe Anhaltspunkte, zu denen man Informationen sammeln kann, aber keine konkret ausformulierten Fragen an der Hand.
Als Berufsanfängerin fand ich das ehrlich gesagt ziemlich abschreckend und habe mir ziemlich viele ungute Gedanken darüber gemacht: Was ist, wenn ich eine Frage nicht gut genug formuliere? Was ist, wenn ich nicht die Informationen bekomme die ich brauche? Was ist, wenn ich etwas zu fragen vergesse?? Für mein erstes COPM habe ich mir deswegen konkrete Fragen aufgeschrieben, um ja nichts zu vergessen und um alles eloquent zu formulieren - nach der Durchführung habe ich die Fragen in den Müll geschmissen und sie nie wieder vermisst. Durch meine ausformulierten Fragen habe ich nämlich plötzlich ein strukturiertes Interview gehabt, und das Erstgespräch ist zu einem Frage-Antwort Spiel verkommen.
Es ist meiner Meinung nach aber eine der großen Stärken des COPM: im besten Fall ist es ein lockeres Gespräch, bei dem der*die Klient*in sich wohl fühlt und vor allem selbst erzählen kann. Dadurch bekomme ich meistens einen ziemlich guten Eindruck davon, was für den*die Klient*in eine Priorität darstellt, wovon er*sie mit Begeisterung erzählt, oder auch was ihm*ihr umfangreiche Probleme bereitet. Für diesen ersten Schritt nehme ich mir gerne ein paar zusätzliche Blätter mit ins Interview-Gespräch, da mir persönlich die Zeilen auf den COPM Bögen nicht ausreichen. Ich notiere mir nämlich nicht nur Aspekte, bei denen die Klienten Schwierigkeiten angeben, sondern auch alles was gut funktioniert. Das hilft mir einen guten Überblick zu bewahren und die Ressourcen meines Klienten vor Augen zu haben.
Es ist sinnvoll, wenn der*die Klient*in bei der Durchführung gedanklich seinen Tagesablauf durchgeht. Während der Erzählung deines*r Klient*in kannst du die erhaltenen Informationen in die Unterkategorien der drei Bereiche aufteilen. Wenn dir auffällt, dass dein*e Klient*in zu einem bestimmten Unterpunkt noch nicht viel erzählt hat, kannst du gezielt nachfragen. Falls dein*e Klient*in jedoch stark abschweift, ist es sinnvoll ihn*sie wieder zu fokussieren.
Schritt 2: Einstufung der Wichtigkeit
Damit kommen wir auch schon zum nächsten Schritt - der Einstufung der Wichtigkeit. Das ist ein sehr wichtiger Punkt, den ich bei meinen ersten COPMs gerne auch mal weggelassen habe. Ich hatte ja den Hauptteil, nämlich das Interview durchgeführt und jetzt, so dachte ich, muss ich dringend mit der Behandlung beginnen. Dieser Gedanke ist ungünstig. Denn ja, durch den Interview Teil hast du zwar einen ziemlich guten Überblick über den Alltag deines Klienten oder deiner Klientin bekommen, aber dadurch wird nicht klar, worauf ihr euch während der Intervention fokussieren wollt. Das findet ihr heraus, indem du deine Klient*innen die Wichtigkeit ihrer geschilderten Betätigungsanliegen einordnen lässt. Nach dem COPM geschieht das relativ intuitiv mit einer Skala von 1 bis 10. Wenn du bemerkst, dass dein*e Klient*in viel zwischen 5 und 6 einschätzt, dann ist es für ihn*sie oft eine Hilfe ihn*sie die wichtigste Betätigung auswählen und auf der Skala einschätzen zu lassen und die anderen daran anzupassen.
Hierbei ist wichtig, dass du dich selbst in diesem Schritt relativ zurückhältst, und dein*e Klient*in das Gefühl hat er*sie kann das so einschätzen, wie er*sie es für richtig hält. In manchen Fällen kann es sein, dass dein*e Klient*in eine Betätigung im Sinn hat, es aber aus therapeutischer Sicht wichtig ist erst ein anderes Problem zu behandeln.
Ein gutes Beispiel hierfür ist das Symptom der Subluxation nach einem Schlaganfall. Es ist gut möglich, dass es für deinen Klienten Herr X am wichtigsten ist alleine mit den öffentlichen Verkehrsmitteln fahren zu können, um jede Woche beim Stammtisch dabei zu sein. Aber du mit deinem medizinischem Hintergrundwissen weißt, dass wenn diese Subluxation nicht behandelt wird sie sich verschlechtert und sich eventuell eine schmerzhafte Schulter, oder ein Schulter-Arm Syndrom entwickeln kann. Wenn das der Fall ist, wird es sehr schwierig die mehr betroffene Hand im Alltag (zum Beispiel für das Halten des Bierkrugs beim Stammtisch) einsetzten zu können. In solchen Fällen ist es wichtig mit deinem Klienten oder deiner Klientin darüber zu reden und ihm oder ihr deine Einschätzung mitzuteilen und gemeinsam eine Entscheidung über die Inhalte der Intervention treffen.
Was ist jetzt anders, als wenn ich einfach gleich entscheide, dass wir an der Subluxation arbeiten? Du hast deine*n Klient*in die Therapie mitgestalten lassen, er*sie fühlt sich nun als ernst genommen. Und du trägst nicht die alleinige Verantwortung für die Therapieinhalte. Denn in dem Moment, da du mit deinem*r Klient*in ins Gespräch gehst findet ein sogenanntes „shared decision making“ statt, also eine gemeinsame Entscheidungsfindung- und die Verantwortung für die Therapieinhalte ist plötzlich geteilt.
Schritt 3: Ersterhebung (und erneute Erhebung)
Nun kommt der letzte Schritt des COPM, er ist ebenso wichtig wie die vorangegangenen Schritte. Durch die Einstufung der Wichtigkeit haben sich einige Betätigungsanliegen als Priorität herauskristallisiert. Die ersten fünf dieser Prioritäten trägst du in absteigender Reihenfolge in die dafür vorgesehenen Zeilen auf dem Bogen ein. Das ist erstmal nur eine „Filterfunktion“, die aufgeschriebenen Items sind noch keine Ziele, sondern Performanzprobleme.
In einem nächsten Teilschritt lässt du deine*n Klient*in seine*ihre fünf obersten Prioritäten einschätzen - wieder auf einer Skala von 1 - 10. Dabei lässt du ihn zuerst seine Betätigungsperformanz (seine Durchführung) und dann seine Zufriedenheit damit einschätzen. Es kann nämlich sein, dass dein*e Klient*in mit einer Betätigung sehr zufrieden ist, die sie oder er subjektiv gar nicht so gut ausführen kann - oder umgekehrt. Als Kür kannst du dann noch die Durchschnittswerte der Performanz bzw. Zufriedenheit ausrechnen, so kannst du bei einer erneuten Erhebung die Werte besser miteinander vergleichen.
Meiner Erfahrung nach braucht dieser dritte Schritt nochmal etwas Fingerspitzengefühl, denn an diesem Punkt verlangen wir etwas von unseren Klient*innen, was selten gefordert wird: nämlich die eigenen Schwächen einzuschätzen. Das ist häufig unangenehm für unsere Klient*innen. Es ist deshalb auch wichtig, genau zu erklären, wieso dieser Schritt für die Befunderhebung wichtig ist. Die Werte die, die die Klient*innen bei der Befragung angeben sind nämlich mit die zentralen Punkte bei der Behandlung. Wir wollen die Betätigungsperformanz verbessern und die Zufriedenheit damit steigern. Um das tun zu können brauchen wir Ausgangswerte, die wir in diesem Erstgespräch erheben. Um im Laufe der Intervention festzustellen, ob die gewünschte Verbesserung eintritt vergleichen wir immer wieder die aktuellen Werte mit aus der Anfangserhebung. Diese Werte sind für uns so wichtig und aufschlussreich wie ein Röntgenbild zur Versorgung einer Fraktur.
Wenn du das Gefühl hast dein*e Klien*tin tut sich schwer damit sich auf eine konkrete Zahl festzulegen, oder wenn er*sie wie aus der Pistole geschossen seine*ihre Durchführung und seine*ihre Zufriedenheit mit einer 0 bewertet, solltest du genauer nachfragen. Meine persönliche Erfahrung ist, dass vor allem meine Klient*innen mit neurologischen Erkrankungen häufig ihren aktuellen Zustand, mit dem vor der Erkrankung vergleichen. Das birgt aber das Risiko, dass diese Klient*innen unglücklich und unzufrieden mit ihrem Zustand werden, denn die meisten Symptome einer neurologischen Erkrankung kann man nicht einfach löschen. Achte aber darauf mit deinen Nachfragen dein*e Klient*in nicht zu sehr zu beeinflussen, sondern offen gegenüber seiner*ihrer Krankheitserfahrung zu sein.
Sinn oder Unsinn des COPM
Nun hast du erfahren wie das COPM durchgeführt wird und du hast einige Tipps von mir bekommen. Außerdem habe ich beschrieben, bei welchen Punkten wir uns als Ergotherapeut*innen zurück halten sollten. Als ich das COPM zum ersten Mal in der Ausbildung kennengelernt habe, kam bei mir schnell die Frage auf, wie es sein kann, dass nur der Klient oder die Klientin alles selbst einschätzt, aber ich als Therapeutin im Assessment keinen Raum dafür habe.
So richtig habe ich diesen Fokus auf die subjektive Einschätzung des*der Klient*in erst verstanden, als ich schon im Beruf war: Es ist ziemlich egal, wie ich das COPM meines*r Klient*in einschätzen würde, denn ich habe noch keine Betätigung beobachtet und ich habe mit meinem*r Klienten*in noch keine Betätigung intensiv besprochen.
Im COPM geht es um den ALLTAG meiner Klientinnen und Klienten - dabei ist erstmal nur wichtig, ob sie selbst gut zurechtkommen und ob sie persönlich (und ihr Umfeld) zufrieden sind. Und nicht, ob wir Therapeut*innen das gut/schlecht, richtig/falsch finden oder eh ganz anders machen würden. Ich bin der Meinung es ist wirklich wichtig diese neutrale Haltung auszustrahlen, denn eine Bewertung von uns Therapeut*innen ist nach meinem Empfinden etwas, womit unsere Klient*innen rechnen. Natürlich ist im Laufe der Intervention auch unsere Expert*innen-Meinung als Ergotherapeut*in gefragt, aber erst nachdem wir den*die Klient*in bei der Ausführung einer für ihn wichtigen Betätigung beobachten konnten, oder zumindest eine Betätigung genau besprochen haben. Die Klient*innen müssen sich bei der Durchführung des COPM ernstgenommen fühlen und erfahren, dass ihr persönliches Empfinden über ihre Performanzprobleme im Alltag Gültigkeit hat.
Wenn du das COPM gerne öfter in deinen Arbeitsalltag einbauen willst empfehle ich dir, es erst mit Klient*innen durchzuführen, die du schon länger begleitest. Das bietet meiner Meinung nach zwei Vorteile: Du kannst das COPM mit einem*r Klient*in durchführen, den du einschätzen kannst und du bekommst einen aktuellen Überblick über seine aktuelle Situation im Alltag - oft kommen dabei Probleme ans Licht, die vorher in der Therapie noch nicht angesprochen wurden. Dadurch kannst du für dich selbst feststellen, ob das COPM für dich ein genauso sinnvolles Assessment ist wie für mich.